
El daño hepático es probablemente el más sensacionalista de todos los posibles efectos secundarios del uso de esteroides anabólicos orales.
Los medios de comunicación a menudo se centran en este problema particular como si ocurriera con cada esteroide, y en cada persona que los toma. Nada podría estar más lejos de la verdad.
La mayoría de los esteroides anabólicos orales pasan a través del hígado, que funciona como el sistema de filtración del cuerpo. Cuando algo pasa por el hígado, es descompuesto por varias enzimas, y pasa al torrente sanguíneo.
La mayoría de las investigaciones sobre los esteroides anabólicos orales se centran en el hecho de que las enzimas hepáticas se elevan después de la ingestión.
¿Pero esto significa necesariamente que el hígado está siendo dañado, no es así? Por supuesto que no. Todos los esteroides anabólicos orales ejercen presión sobre el hígado.
También el alcohol, las drogas recetadas, la aspirina y las condiciones físicas como el sobrepeso y la obesidad.
Las enzimas hepáticas elevadas
En cuanto a las elevaciones de la SGOT, y SGPT; observemos que el hígado es básicamente una “fábrica” que fabrica cosas como las proteínas y procesa o destruye cosas como los medicamentos.
Hay muchas enzimas que se usan en estos procesos y la SGOT y el SGPT son sólo dos de ellas. Sin embargo, son dos muy importantes y son con las que generalmente se mide el estado del hígado.
El SGPT es bastante específico del hígado, mientras que la SGOT se encuentra en otros órganos como los músculos. Por lo tanto, es importante señalar que la SGOT elevada puede verse a veces después de un buen entrenamiento, cuando los músculos han estado liberando y transfiriendo bioquímicos.
Así que vemos que la SGOT puede ser elevada sólo por la intensa actividad muscular.
Otra cosa que hay que recordar es que estas enzimas se elevarán cuando el paciente tome casi cualquier droga. ¡He visto que la SGPT se eleva al doble de lo normal cuando los pacientes toman cuatro cápsulas de tetraciclina!
Diría que casi todos los medicamentos son algo “tóxico” para el hígado, en el sentido de que hay una cierta cantidad de trabajo que el hígado hace para eliminar los medicamentos del sistema. Por convención, los médicos dejarán de tomar medicamentos si las enzimas hepáticas se acercan al triple de lo normal, sólo como precaución.
Los esteroides anabólicos orales son procesados por el hígado. Los esteroides anabólicos orales alquilados C-17 (esteroides con un grupo alquilo añadido en la posición alfa del “C-17” o átomo de carbono número 17 de la molécula para soportar la degradación total en su primer paso por el hígado son inusualmente duros para el hígado.
Por esta razón, incluso la administración moderada a corto plazo de estos esteroides anabólicos orales C-17 puede afectar las lecturas de las pruebas de función hepática.
En estudios recientes se ha informado de elevados recuentos hepáticos que indican estrés hepático (toxicidad) en un tratamiento con esteroides anabólicos orales algo moderados (dosis diarias de 40 y 80 mg de oxandrolona [Oxandrin, antes Anavar]), según se informa en la publicación periódica en línea Medibolics, editada por Michael Mooney (www.medibolics.com).
Sin embargo, estas lecturas elevadas de la función hepática volverán a la normalidad tras el cese de un ciclo moderado de esteroides a corto plazo. No he podido encontrar ningún caso que indique lo contrario.
Además, se reconoce que el entrenamiento intenso con pesas por sí solo a menudo causa cambios en las pruebas de función hepática, incluyendo SGOT, SGPT y LDH (esto es algo con lo que todos los médicos que monitorean a los atletas que usan anabólicos deben estar familiarizados).
Los problemas hepáticos más graves atribuidos al uso de esteroides anabólicos orales incluyen el carcinoma hepatocelular (cáncer de hígado) y la peliosis de hepatitis (sacos llenos de sangre dentro del hígado). Aquí te dejamos un interesante artículo sobre cómo puedes proteger tu hígado.
Pero la mayoría de los casos que reportan problemas hepáticos han tratado con pacientes extremadamente enfermos y ancianos tratados con esteroides anabólicos orales alquilados C-17 durante años de uso continuo, y muchos de estos pacientes tenían un tipo particular de anemia ligada a tumores hepáticos incluso sin terapia de esteroides anabólicos orales.
Lo que es común en todos los estudios científicos es que sólo podemos probar que cualquier esteroide, que se cree que es hepatotóxico, sólo aumenta la actividad del hígado. Lo diré de nuevo, ¿dónde está la correlación con la hepatotoxicidad?
Sabemos que si el hígado está funcionando al 100% durante largos períodos esto puede causar complicaciones, pero esto es similar a cualquier otra sustancia química, que es metabolizada por el hígado. Alguna vez notaron que el cáncer de hígado debido al alcoholismo toma décadas de constante abuso de alcohol.
Aunque los peligros de los anabólicos para el hígado de los atletas parecen haber sido muy exagerados, hay que reconocer que un atleta aparentemente sano con un problema hepático previamente existente pero no descubierto podría hacerse un daño serio a sí mismo al auto-administrarse esteroides anabólicos orales C-17.
Sólo por esta razón, sería bastante irresponsable para cualquier atleta utilizar esteroides anabólicos orales sin que un médico realice regularmente análisis de sangre para controlar la función hepática.
Pero la consideración más importante que debemos subrayar aquí es que la relativa “toxicidad para el hígado” de los esteroides anabólicos inyectables y de base oleosa no es generalmente una consideración importante, porque estos compuestos se metabolizan básicamente de la misma manera que la testosterona natural que ya está en el cuerpo.
Sin embargo, podemos ver que la enzima hepática aumenta sólo porque el hígado está trabajando para eliminar estos esteroides, al igual que lo hace con cualquier otra sustancia química extraña.
Comúnmente, los estudios que se centran en la toxicidad de los esteroides a menudo utilizan dosis absurdas, o se centran incorrectamente en la actividad del hígado en lugar de en el daño.
El hígado funciona como el filtro del cuerpo humano. Se activará cuando algo (no sólo un esteroide) pase a través de él. ¿Eso demuestra que los esteroides dañan el hígado?
Las rutas alternativas como la inyección IM o sub-Q evitan el efecto del primer paso porque permiten que las drogas sean absorbidas directamente en la circulación sistémica.
Por lo tanto, son mucho menos dañinos. Sin embargo, unos 17 esteroides alfa-alquilados pueden ser inyectados por vía IM (estanozolol, metandrostenolona) y pueden causar problemas a altas dosis o por períodos prolongados.
Estudios científicos
Una búsqueda informática de la literatura médica en busca de tumores hepáticos asociados a esteroides sólo pudo encontrar tres en atletas (Friedl, 1990). De los tres atletas, uno estaba usando 700 mg de oximetolona a la semana durante cinco años consecutivos, y uno tenía un tumor más indicativo de cáncer de hígado clásico que de tumores asociados a esteroides.
Prácticamente todos los problemas hepáticos reportados parecían ocurrir con los 17 esteroides anabólicos orales alfa-alquilados. No se han reportado quistes o tumores hepáticos en atletas que usan los 17 esteroides inyectables beta-esterificados (Wright & Cowart, ).
Se ha observado que los esteroides inyectables generalmente parecen tener poco efecto en el hígado (Haupt, 1993).
Estudios recientes siguen sugiriendo que los informes sobre los graves efectos adversos de los esteroides anabólicos orales sobre el hígado en atletas sanos pueden ser muy exagerados.
En un estudio de atletas, de los 53 usuarios actuales o pasados de esteroides que se sometieron a pruebas de laboratorio, sólo un sujeto mostró una prueba de hígado anormal (Pope y Katz, 1994, pág. 379; por cierto, en el examen físico, ni un solo usuario mostró evidencia de ninguna anormalidad importante posiblemente atribuible a los esteroides, como presión arterial alta, edema, acné o pérdida de cabello).
Otro estudio probó uno de los esteroides anabólicos orales más potentes y supuestamente peligrosos durante 30 semanas en hombres y mujeres seropositivos (Hengge et al.). La oximetolona, antes conocida como Anadrol en los Estados Unidos y un esteroide oral alquilado C-17, se administró en una dosis de más de 1.000 mg por semana (más que la utilizada por muchos culturistas, y por una duración mucho mayor de uso ininterrumpido).
Los resultados fueron aumentos significativos en la masa muscular magra, incluso sin ningún tipo de levantamiento de pesas. Aún más importante – y sorprendente – no hubo problemas significativos con la función hepática, la retención de agua o los efectos secundarios de la virilización (será interesante ver si estudios posteriores arrojan resultados consistentes en dosis tan altas).
Hubo un estudio de ocho semanas (Molano F, 1999), que observó los efectos de un ciclo de 8 semanas de esteroides anabólicos orales. Los esteroides examinados fueron Halotestin (Fluoximesterona), Dianabol (metilandrostanolona) o Winstrol (Estanozolol) en ratas a la dosis de 2mg/kg de peso corporal, administrados cinco veces por semana durante 8 semanas.
Eso es casi 200mgs/día de cualquiera de esos esteroides, para un usuario de 200lb. Es decir, especularé, mucho más de lo que una persona promedio usaría en un ciclo.
De hecho, nunca, en mis años de investigación de esteroides y hablando con atletas, he oído de alguien que use 200mgs/día de Halotestin, Winstrol o Dianabol. Y, al final de ese estudio, in vivo, cada rata todavía tenía niveles de enzimas hepáticas que estaban dentro del rango normal!
En otro estudio (Hartgens, 1996), 16 culturistas que usaban esteroides fueron comparados con 12 culturistas que no los usaban.
Luego los culturistas que habían usado esteroides dejaron de tomarlos durante tres meses, en cuyo momento los investigadores encontraron que las enzimas hepáticas habían vuelto a los mismos niveles que los no usuarios.
¡Después de sólo 3 meses!
Podemos ver en la tabla de abajo que los ex-usuarios de esteroides tienen enzimas hepáticas totalmente normales un año después de dejar de usarlas… de hecho, para algunas enzimas hepáticas, ¡incluso los actuales usuarios tienen resultados normales!
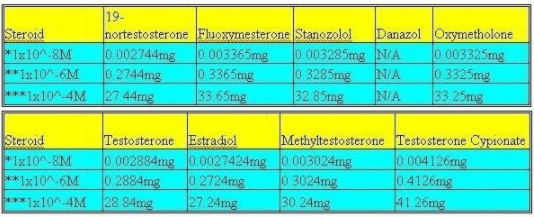
Pasemos a algunos estudios más útiles. Tomemos por ejemplo un estudio de 1995 que mostró los efectos tóxicos de los esteroides anabólicos orales androgénicos en cultivos celulares hepáticos primarios de ratas[3]. En este estudio los investigadores utilizaron las siguientes drogas y dosis:
Como prueba de la hepatoxicidad utilizaron la liberación de la deshidrogenasa láctica, la retención de rojo neutro y el agotamiento del glutatión para determinar el daño de la membrana plasmática, la viabilidad celular y la posible lesión oxidativa, respectivamente.
Lo que mostraron fue que los 17 esteroides alfa-alquilados, la metiltestosterona, el estanozolol y la oximetolona, aumentaron significativamente la liberación de la deshidrogenasa láctica y disminuyeron la retención de rojo neutro en la dosis de 1×10^-4M durante 24h.
Tanto la metiltestosterona como la oximetolona también mostraron un agotamiento del glutatión en la dosis de 1×10^-4M después de 2h, 6h y 8h de tratamiento. En otras palabras, aumentaron la actividad del hígado. También puede notar que los otros esteroides no alquilados no mostraron ninguna diferencia significativa en ningún nivel.
Todo esto no sólo muestra que 17 esteroides alfa-alquilados son directamente “hepatotóxicos”, sino que también los esteroides no alquilados son notablemente hepatotóxicos. ¿Pero es esta una medida real de hepatotoxicidad?
Todavía no hay ninguna correlación entre el aumento de la medida mencionada y la “hepatotoxicidad”. Obviamente, las altas dosis de los 17 esteroides alfa-alquilados son potencialmente peligrosas, pero al examinarlas más de cerca, el estudio revela más.
Echa un vistazo, los investigadores tomaron cultivos celulares del hígado de ratas Sprague-Dawley de 60 días de edad. Los hígados de las ratas no sólo son mucho más pequeños que los de los humanos, sino que estos eran simplemente cultivos.
Además, fueron las concentraciones de 1×10^-4M las que causaron la mayoría de los cambios, pero éstas son aproximadamente de 1 a 1/3 de una dosis humana diaria completa, al menos para los 17 esteroides alfa-alquilados. Incluso en la concentración de 1×10^-6M, no se observaron cambios significativos.
Es evidente que los niveles de 17 esteroides alfa-alquilados utilizados eran potencialmente tóxicos, pero para un humano tomar la misma cantidad sería una locura. Supongo que esto podría traducirse en tal vez 4 gramos cada 24 horas o 28 gramos a la semana, si no más.
Otro estudio ( Boada 1999), intentó mostrar los efectos agudos y crónicos del estanozolol en el hígado. En los tratamientos agudos del estanozolol, dosis no mencionadas, tanto los niveles del citocromo P456 como los del b5 (enzimas microsómicas) disminuyeron después de 48 horas, y luego a las 72 horas, los niveles aumentaron significativamente.
Por otra parte, en los tratamientos crónicos, tiempo o dosis no mencionados, estas enzimas microsómicas mostraron una disminución de los niveles.
Los investigadores demostraron que tanto los tratamientos agudos como los crónicos daban lugar a “lesiones inflamatorias o degenerativas de leves a moderadas en los hepatocitos centrilobulares”, pero los autores no observaron una verdadera hepatotoxicidad.
En cuanto a los estudios en seres humanos, ( Dickerman,1999) los investigadores trataron de demostrar que la hepatotoxicidad de los esteroides está exagerada.
En este estudio, 15 de los participantes eran culturistas que utilizaban dosis de esteroides autoadministradas y 10 eran culturistas no esteroides.
Los datos séricos se compararon con 49 pacientes con hepatitis viral y 592 estudiantes de medicina que hacían y no hacían ejercicio.
Todos los culturistas mostraron aumentos en los niveles de aspartato aminotransferasa (AST), alanina aminotransferasa (ALT) y creatina quinasa (CK), mientras que los niveles de gamma-glutamiltranspeptidasa (GGT) estaban en el rango normal.
En comparación, los pacientes con hepatitis mostraron un aumento en los niveles de ALT, AST y GGT, mientras que los estudiantes de medicina del control mostraron un aumento en los niveles de CK. A partir de esto, los investigadores sugirieron que es la correlación entre la AST, la ALT y la GGT la que muestra una verdadera disfunción hepática.
Tengan en cuenta que sólo podemos adivinar que los 15 usuarios de esteroides estaban usando 17 esteroides alfa-alquilados, y no sabemos cuáles fueron las dosis que se usaron, pero el sentido común nos dice que los resultados son probablemente relevantes.
Por último, pero no menos importante, un simple estudio (Hartgens,1996), mostró los beneficios a largo plazo después de tomar un descanso de 3 meses de esteroides. 16 culturistas que usaban esteroides fueron comparados con 12 culturistas que no lo hacían.
Después de un período de tres meses de abstinencia de drogas, los investigadores mostraron que los niveles de enzimas hepáticas, tipos no mencionados, volvieron a ser los mismos que los de los no consumidores.
Una vez más, las dosis se dejan a la imaginación del lector y sólo podemos adivinar que los 16 usuarios de esteroides estaban usando 17 esteroides alfa-alquilados.
Entonces, ¿qué podemos concluir de todo esto? En primer lugar, 17 esteroides alfa-alquilados son hepatotóxicos en altas dosis tomadas durante mucho tiempo. Por otro lado, los ciclos cortos y las pequeñas dosis parecen ser perfectamente seguras. Sugiero que las dosis máximas deben ser de 50 a 90 mg por día.
Deberían ser ciclados por tal vez 8 semanas a la vez, y si es necesario se debería usar un descanso de 3 meses de ellos. Usando las técnicas mencionadas, su hígado puede estar sano durante mucho tiempo.
En pocas palabras, la histeria que rodea a los esteroides “hepatotóxicos”, se basa principalmente en la tradición popular.
¿Son todos los esteroides alquilados 17alfa igualmente tóxicos, o algunos son peores que otros?
La oxandrolona es un compuesto alquilado c17-alfa. Esta alteración protege a la droga de la desactivación por el hígado, permitiendo que un porcentaje muy alto de la droga entre en el torrente sanguíneo después de la administración oral.
Los esteroides anabólicos/androgénicos alquilados C17-alfa pueden ser hepatotóxicos. La exposición prolongada o elevada puede provocar daños en el hígado. En raras ocasiones se puede desarrollar una disfunción que ponga en peligro la vida.
Es aconsejable visitar a un médico periódicamente durante cada ciclo para controlar la función hepática y la salud general. La ingesta de esteroides alquilados c17-alfa se limita comúnmente a 6-8 semanas, en un esfuerzo por evitar la escalada de la tensión hepática.
La oxandrolona parece ofrecer menos estrés hepático que otros esteroides alquilados c-17 alfa. El fabricante identifica la oxandrolona como un esteroide que no es ampliamente metabolizado por el hígado como otros orales alquilados de 17 alfa, lo que puede ser un factor de su reducida hepatotoxicidad.
Esto queda demostrado por el hecho de que más de un tercio del compuesto sigue intacto cuando se excreta en la orina. Otro estudio en el que se compararon los efectos de la oxandrolona con otros agentes alquilados, entre ellos la metiltestosterona, la noretandrolona, la fluoximesterona y el metandriol, demostró que la oxandrolona causa la menor retención de sulfobromoftaleína (BSP; un marcador de estrés hepático) de los agentes ensayados.
20 mg de oxandrolona produjeron una retención de BSP un 72% menor que una dosis igual de fluoximesterona, lo que constituye una diferencia considerable, ya que ambas son alquiladas en 17 alfa.
Un estudio más reciente examinó el aumento de las dosis (20mg, 40mg y 80mg) de oxandrolona en 262 hombres VIH+. El medicamento se administró durante un período de 12 semanas.
El grupo que tomó 20mg de oxandrolona por día no mostró tendencias significativas de hepatotoxicidad en los valores de las enzimas hepáticas (AST/ALT; aminotransferasa y alanina aminotransferasa).
Los hombres que tomaron 40mg notaron un aumento promedio de aproximadamente 30 – 50% en los valores de las enzimas hepáticas, mientras que el grupo de hombres que tomó 80mg notó un aumento aproximado de 50 – 100%.
Aproximadamente el 10 – 11% de los pacientes del grupo de 40mg notaron la toxicidad de grado III y IV de la Organización Mundial de la Salud según los valores de AST y ALT. Esta cifra saltó al 15% en el grupo de 80mg.
Aunque no se puede excluir una hepatotoxicidad grave con la oxandrolona, estos estudios sugieren que es más segura que otros agentes alquilados.
Un poco de conocimiento sobre la toxicidad relativa
Todos los esteroides anabólicos orales tienen un enlace químico que debe romperse antes de que la droga se vuelva biodisponible. Este puede ser un enlace en la 17ª posición, o incluso en la 1ª posición (metenolona, proviron). Ahora, algunos esteroides, como el winstrol, tienen un enlace adicional que se suma a su toxicidad.
La mayoría de los orales tienen uno o dos enlaces químicos que deben ser descompuestos para que el esteroide esté disponible.
La halotestina (fluoximesterona) es la más dura para el hígado porque el halo incorpora una combinación de tres enlaces químicos que son todos rasgos tóxicos.
El nombre químico de la fluoximesterona es androst-4-en-3-one, 9-fluoro11,17-dihidroxi-1,7-metilo-,(11b,7b)-. Así que vemos que tiene 17A metil (17alfa alquilado), que es efectivamente tóxico. Este es el vínculo que nos da el nombre de 17 alfa-alquilado, y el que es común entre todos los orales.
El segundo arreglo que contiene la halotestina es el 9-alfa de flúor (el flúor se usa para proteger las sustancias de la descomposición, como en el caso del fluoruro de sodio, etc.). Esta versión del flúor también es muy tóxica.
Por último, la halotestina contiene parte del grupo 11-hidroxilo, que debe reducirse enzimáticamente al correspondiente derivado 11-hidroxilo antes de ser biológicamente activa. Esta reacción es llevada a cabo por una isoenzima 11-hidroxiesteroide deshidrogenasa distinta en el hígado que opera en una capacidad reductora.
Este proceso por sí solo es muy tóxico, no sólo para el hígado, sino también para los riñones.
Con la halotestina, la actividad androgénica aumenta 10 veces y la actividad anabólica 20 veces más que la de la 17-a metil testosterona. Esto da una idea de su eficacia, y por qué es tan favorita para los que buscan más fuerza.
Todos los esteroides anabólicos orales son algo “tóxicos para el hígado” o cargan el hígado de una manera relacionada con la dosis, y mi experiencia es que la toxicidad real es algo exagerada. Sin embargo, para los pacientes en terapia de esteroides, usualmente recomiendo esteroides inyectables para reducir el posible desgaste del hígado.
Y aunque en realidad no son tóxicos en el verdadero sentido de la palabra, recomiendo hacer ciclos de todos los esteroides anabólicos de uso terapéutico, con pausas entre los ciclos, para dar al cuerpo un descanso.
La oxandrolona parece ser el esteroide oral más leve en la actividad del hígado, el cómo y el qué se puede leer en otras secciones de este artículo.
Efectos tóxicos
¿Cuáles son los efectos tóxicos conocidos de los esteroides anabólicos orales? Con mucho, la toxicidad más común que se observa es la colestasis intrahepática. En general, la colestasis es cualquier condición en la que se detiene el flujo de bilis, y con los anabólicos orales ocurre dentro del hígado.
Normalmente, la bilis se libera en el intestino delgado, donde su principal función es ayudar a la absorción de grasas y sustancias similares a las grasas. Esta interrupción impide que las sales biliares sean liberadas en el conducto biliar, causando una acumulación dentro del hepatocito.
Esta acumulación puede ser tóxica para los hepatocitos con el tiempo. La ictericia, un color amarillento de la piel y los ojos, está relacionada con la colestasis. Esto ocurre porque la bilirrubina (un producto de la descomposición de los glóbulos rojos), normalmente se elimina a través de la bilis.
Durante la colestasis, esto se acumula y produce un color amarillento en la piel y los ojos, y es un signo de que algo malo está sucediendo. La ictericia es algo raro de ver excepto en los bebés recién nacidos, y se debe buscar un profesional de la salud si se notan estos síntomas.
El tipo de colestasis que normalmente se ve por el uso de esteroides anabólicos orales se clasifica clínicamente como “colestasis blanda” porque no hay inflamación que acompañe a la colestasis. Este tipo de colestasis es totalmente reversible cuando el agente infractor deja de consumirlo.
Además de la colestasis, otros efectos tóxicos reportados son la peliosis hepática y el adenoma hepático. La peliosis hepática es la presencia de cavidades llenas de sangre en el hígado.
Es un acontecimiento poco frecuente, y la teoría es que la peliosis hepática resulta de la obstrucción del flujo de salida de la sangre del hígado en la unión de los sinusoides y las venas centrilobulares. ¿Qué causa esto?
Se cree que está relacionado con la colestasis, que causa el crecimiento (hinchazón) de los hepatocitos. En los usuarios de AAS la obstrucción puede deberse al prolapso de hepatocitos hiperplásicos en la pared de la vena hepática.
Esto es una buena noticia porque significa que si la colestasis puede ser prevenida, también lo puede ser la peliosis hepática.
El adenoma hepático se menciona varias veces en la literatura como un posible efecto del uso de esteroides anabólicos orales. La prevalencia de esto es extremadamente rara y parece ocurrir sólo después de meses o años de uso continuo. Es muy probable que también se asocie con la colestasis prolongada.
En mi opinión, no debería ser una preocupación a menos que alguien en su familia haya obtenido esto de un esteroide oral (incluyendo las píldoras anticonceptivas), y el verdadero foco de seguridad debería ser la prevención de la colestasis.
Anatomía y función del hígado
El hígado tiene numerosas funciones importantes en el cuerpo, pero entre sus funciones pertinentes para este artículo figuran el metabolismo y la excreción de drogas y la secreción de sales biliares y bicarbonato para la digestión.
Cuando la testosterona ingerida por vía oral se absorbe en el intestino delgado, se transporta al hígado a través de la vena porta. Aquí es casi 100% metabolizada a un esteroide 17-keto por la enzima 17-hidroxi esteroide deshidrogenasa.
Esta reacción es muy rápida y sólo cuando se ingieren grandes cantidades de testosterona el sistema enzimático se satura, permitiendo que parte de la testosterona pase sin cambios. Otras reacciones son posibles, como la reducción del grupo cetónico en el carbono 3, pero no son tan importantes para la toxicidad del esteroide.
Con los esteroides alquilados 17-alfa, se evita esta conversión de un esteroide 17-hidroxi a 17-ceto. Esta es la clave, y si recuerdan algo de este artículo, recuerden las siguientes frases. La principal diferencia entre los esteroides 17-aa y los regulares es que uno retiene un grupo libre de 17 hidroxilo y no lo hace, cuando pasa por el hígado.
La razón por la que los 17-aa son tóxicos es porque el hidroxilo libre es capaz de conjugarse con el ácido glucurónico, formando un anillo D 17-glucurónido.
No es el esteroide 17-aa el que es tóxico para el hígado, sino su metabolito 17-glucurónido. Así que no es que estos esteroides sean más difíciles de metabolizar, sino que la forma en que se metabolizan hace que sean tóxicos.
Este hecho se aplica tanto a los andrógenos como a los estrógenos, los esteroides alquilados de 17 alfa y los no alquilados de 17 alfa. Permítanme aclarar que la última parte, los esteroides normales serían tóxicos para el hígado si no se metabolizaran en el esteroide 17-keto, por lo que puede ser más correcto decir que son potencialmente tóxicos, pero que no están en uso normal.
Una infusión intravenosa de estradiol-17-glucurónido, testosterona-17-glucurónido o dihidrotestosterona-17-glucurónido causaría colestasis al igual que la metiltestosterona oral o el etinilestradiol.
¿Y qué hay de la supuesta oxandrolona, que es favorable para el hígado? El siguiente extracto resume por qué es amistosa para el hígado:
A diferencia de otros AAS C17 alfa-alquilados administrados por vía oral, la novedosa configuración química de la oxandrolona confiere una resistencia al metabolismo hepático, así como una marcada actividad anabólica.
Además, la oxandrolona parece no presentar los graves efectos hepatotóxicos (ictericia, hepatitis colestásica, peliosis hepática, hiperplasias y neoplasias) que se atribuyen al AAS C17 alfa-alquilado.
Sostengo que su resistencia al metabolismo (17-glucuronidación) es la razón de su falta de toxicidad.
Así que ahora sabemos que los 17-glucuronidos son los culpables de la toxicidad hepática. Ahora vamos a examinar cómo causan la colestasis. El flujo de la bilis se regula de dos maneras: flujo independiente de la sal de la bilis y flujo dependiente de la sal de la bilis.
El flujo independiente de la sal biliar es un proceso pasivo controlado principalmente por los factores osmóticos glutatión y bicarbonato. Se desconocen los mecanismos exactos, pero se sabe que los niveles de glutatión biliar disminuyen considerablemente poco después de la administración de un esteroide tóxico.
El glutatión hepático total aumenta, lo que parece indicar que el transporte de glutatión al conducto biliar se ve perjudicado. El transporte de bicarbonato a la bilis se ve igualmente obstaculizado, pero no se debe a un deterioro de los transportadores, sino que el gradiente se ve disminuido por algún tipo de recaptación de bicarbonato.
Estos procesos ocurren rápidamente y son las primeras toxicidades observadas.
El flujo dependiente de las sales biliares es un proceso activo controlado por numerosos transportadores unidos a la membrana. Concretamente, los transportadores de casetes de unión de ATP (ABC) transportan las sales biliares de la sangre al hepatocito (basolateral) y luego del hepatocito a la bilis (canilicular).
El bombeo de sales biliares a la bilis es la principal fuerza que impulsa el flujo de la bilis, que es lo que queremos para el funcionamiento normal. Aunque tanto el transportador basolateral como el canilicular están probablemente involucrados en la colestasis inducida por hormonas, el más examinado es la bomba de exportación de sales biliares caniliculares (BSEP).
Se sabe que los glucurónidos esteroides anabólicos orales interactúan con la región promotora del gen de este transportador y reprimen su expresión. Además de la represión del gen, otros factores pueden disminuir la función de la BSEP.
El transporte del BSEP desde su punto de síntesis hasta la membrana canicular puede verse afectado en la colestasis, proporcionando transportadores funcionales en el lugar equivocado dentro de la célula.
Finalmente está el componente genético. Hay una gran cantidad de variación genética en los transportadores ABC entre la población. Ciertas personas corren un mayor riesgo de desarrollar colestasis que otras, y en un futuro próximo será posible determinar qué polimorfismos genéticos tiene en sus transportadores hepáticos.
Esta debería ser una información muy valiosa para cualquiera que esté planeando tomar una droga potencialmente tóxica para el hígado, sea cual sea. Mientras tanto, el mejor método para determinar si usted está en riesgo de problemas colestásicos es buscar en su familia.
Las condiciones colestásticas que hay que tener en cuenta son la colestasis del embarazo, la colestasis intrahepática familiar progresiva, la colestasis intrahepática recurrente benigna y el síndrome de Dubin-Johnson.
Tener parientes cercanos que cualquiera de estas condiciones posiblemente lo ponga en mayor riesgo de tener problemas de toxicidad con el AAS oral.
La sulfasalazina puede revertir la enfermedad hepática
La sulfasalazina, un medicamento barato que se utiliza actualmente para la artritis y la EII (enfermedad inflamatoria del intestino) puede revertir la cicatrización que se produce con la cirrosis del hígado, dicen los científicos de la Universidad de Newcastle, Reino Unido.
Los médicos siempre han pensado que la fibrosis, la cicatrización asociada a la cirrosis, es irreversible. Este nuevo estudio en animales ha demostrado que el daño puede ser revertido con sulfasalazina.
En el Reino Unido, alrededor del 10% de la población adulta tiene problemas hepáticos, principalmente debido al consumo excesivo de alcohol y a la obesidad/sobrepeso. El hígado tiene miofibrobrástos hepáticos, que son células que crean tejido cicatrizante cuando el órgano se lesiona.
Los miofibrobrastos hepáticos producen proteínas que dificultan la descomposición del tejido cicatricial. En un hígado sano, las cicatrices desaparecen gradualmente y otras nuevas y sanas las reemplazan.
Esto no sucede cuando el tejido hepático está enfermo – y el tejido de la cicatriz se extiende. Los científicos descubrieron que la sulfasalazina impide que los miofibrobrastos hepáticos produzcan la proteína que protege las células del tejido cicatricial. En otras palabras, ayuda a que el tejido cicatricial se derrita gradualmente.
Si los ensayos en humanos muestran resultados similares, podría significar tratar y estadificar a los pacientes con sulfasalazina en lugar de someterlos a un trasplante de hígado. Los científicos dicen que comenzarán las pruebas con bebedores empedernidos que ya no beben, pero cuyos hígados no pueden recuperarse por sí mismos.
Esta droga podría ser una bendición para los alcohólicos que han dejado de beber. Incluso una recuperación aparentemente pequeña del 10% puede marcar una gran diferencia en la salud general y la calidad de vida del paciente, dicen los investigadores.
Los investigadores dicen que la sulfasalazina podría reducir a la mitad la tasa de mortalidad por cirrosis en el Reino Unido. El tratamiento costaría 10 libras (18,50 dólares) por semana. Algunos datos sobre la cirrosis
— Responsable de 1,4 millones de muertes al año en todo el mundo
— Responsable de 5.000 – 10.000 muertes al año en el Reino Unido
— Las primeras etapas no presentan síntomas (por lo que el daño se acumula sin que se note)
— Actualmente no hay cura. Las causas más comunes son la hepatitis C (a nivel mundial) y el consumo excesivo de alcohol (países desarrollados).
La medicina, encontrada por un equipo de médicos y científicos de la Universidad de Newcastle, podría convertirse en una alternativa potencial a los trasplantes de hígado. Hasta ahora la cirrosis hepática, causada por el alcohol, la obesidad o el virus de la hepatitis C, se consideraba incurable en todos los casos excepto en el más raro.
La única opción para los pacientes en las etapas finales de la enfermedad hepática era esperar un trasplante de hígado. Sin embargo, debido a la escasez de órganos, muchos mueren mientras están en la lista de espera. Se espera que el año próximo comiencen en Gran Bretaña los ensayos clínicos del fármaco Sulfasalazina.
Si tienen éxito, la droga podría utilizarse para tratar a los bebedores empedernidos, cuya difícil situación fue ilustrada recientemente por George Best, el ex futbolista del Manchester United que murió de una enfermedad hepática el año pasado.
La sulfasalazina, que ya tiene licencia para tratar la artritis y la enfermedad inflamatoria del intestino, actúa impidiendo que se desarrollen cicatrices en el hígado. Las pruebas realizadas en el laboratorio y en animales han demostrado que la medicación puede incluso revertir el daño ya infligido al hígado.
El medicamento se administrará inicialmente a los bebedores empedernidos que han dejado el alcohol, pero es demasiado tarde para que su hígado se recupere de forma natural.
Si esto resulta exitoso, la medicina también será prescrita a los alcohólicos que continúan bebiendo pero que muestran una determinación de luchar contra su adicción reduciendo su consumo.
El profesor Christopher Day, que dirige el mayor equipo de especialistas en hígado de Gran Bretaña en la Universidad de Newcastle, dijo:
“Si se deja de beber a un bebedor con cirrosis hepática, la cirrosis seguirá ahí. Aunque eliminamos la causa de la cicatrización del hígado, en esta etapa eso no es suficiente.
“La perspectiva es que pueda seguir bebiendo. Si la droga no es demasiado cara, puedo decir, por supuesto que tenemos que aconsejar a estos pacientes sobre la bebida, pero ¿quiénes somos nosotros para decir, ‘Sólo porque sigas bebiendo, no vamos a darte esta droga’?
Yo sería de la opinión de que debería ser probado en pacientes que están haciendo un esfuerzo. “No se la daría a alguien que sigue bebiendo mucho todos los días, pero si alguien hubiera reducido a tres pintas por noche y lo estuviera intentando de verdad, ¿por qué no darle esta droga que podría ayudar a su hígado a recuperarse?”
La sulfasalazina también puede aliviar los dilemas éticos de distribuir los escasos hígados donados a los más necesitados y merecedores. La decisión de darle a Best un trasplante de hígado fue controvertida porque el fallecido futbolista siguió bebiendo.
Los críticos argumentaron que el órgano debería haberse dado a alguien cuya enfermedad no fuera autoinfligida. Si la droga no es prohibitivamente cara, se podría dar a todos los pacientes con enfermedades hepáticas, independientemente de si el daño ha sido causado por un trastorno congénito o por años de abuso del alcohol.
“Esta droga no es un recurso finito, no se le roba a otra persona, lo que siempre es una preocupación para la opinión pública. Hay gente que está muriendo en la lista de trasplantes”, añadió Day.
Tras años de consumo excesivo de alcohol o de obesidad, aparecen tantas cicatrices en el hígado que éste ya no puede realizar sus tareas normales, como almacenar proteínas y vitaminas esenciales mientras limpia las sustancias tóxicas.
El nuevo uso del fármaco se produjo tras el descubrimiento del profesor Derek Mann, miembro del equipo de la Universidad de Newcastle, que identificó las células y proteínas que pueden hacer retroceder la enfermedad hepática.
**información de diversas fuentes de la red**













